Avis d’expert – Publié le 3/03/2025
Hystéroscopie opératoire : au bloc et en dehors du bloc en 2025

Jérémy Sroussi
Un expert en hystéroscopie opératoire
Le Dr Jérémy Sroussi est un gynécologue-obstétricien, praticien hospitalier à l’hôpital Lariboisière à Paris. Spécialisé en chirurgie gynécologique et obstétrique, il possède une expertise en cœlioscopie et en hystéroscopie opératoire. Ses domaines de compétence couvrent également l’infertilité, l’échec de reproduction et le traitement des fibromes utérins.
Le Dr Sroussi prend en charge les patientes avec une approche axée sur la préservation de la fertilité et la réduction des douleurs post-opératoires.
Introduction
L’hystéroscopie opératoire a évolué ces dernières années, notamment en raison de la miniaturisation des hystéroscopes, de l’énergie bipolaire, et du développement de techniques sans utilisation d’énergie, les morcellateurs. Certains gestes sont accessibles à une chirurgie « hors bloc », avec une anesthésie locale ou sans aucune anesthésie. Peu à peu, des équipes réalisent certaines hystéroscopies opératoires dans des salles de consultation. Cependant, toutes les patientes ne sont pas éligibles à du « hors bloc ». Qui doit-on opérer au bloc ? Avec quelles règles de sécurité ? Qui peut-on « sortir » du bloc ?
Hystéroscopie opératoire au bloc : quoi de neuf en 2025 ?
1/ Le choix des armes
La connaissance précise du matériel est primordiale, tout comme le choix du matériel selon les indications.
Il faut distinguer les sections (cloisons, synéchies) des résections (myomes, polypes, endométrectomie, rétentions trophoblastiques…).
Pour les sections, aucune dilatation cervicale n’est nécessaire. Un hystéroscope de 3 à 6 millimètres permet l’utilisation d’une pointe bipolaire ou de ciseaux dans un canal opérateur pour sectionner.
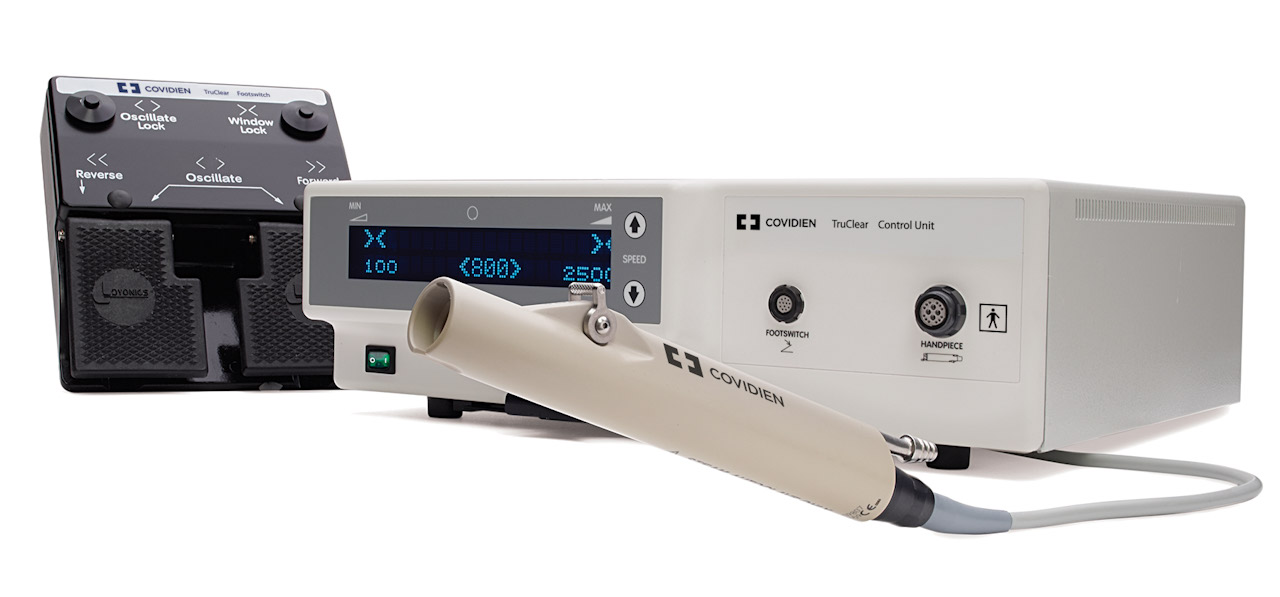
Pour les résections, en 2025, les deux grandes catégories de matériel utilisées sont les morcellateurs hystéroscopiques (trois principaux sont actuellement sur le marché en France) et les résectoscopes. Les morcellateurs disponibles ont des caractéristiques et diamètres différents, ils sont surtout utilisés pour les polypes et les rétentions trophoblastiques, mais certains peuvent morceler des myomes. L’avantage majeur est de ne pas avoir à gérer les copeaux de résection qui sont aspirés et récupérés après le geste.
L’autre avantage est de ne pas avoir à dilater le col, temps opératoire le plus à risque en hystéroscopie, notamment de perforation utérine. Il faut cependant une réflexion médico-économique concernant l’utilisation de ces morcellateurs au bloc qui utilisent la plupart du temps des composants jetables. S’ils apportent des bénéfices financiers en chirurgie hors bloc1 surtout puisqu’on économise du temps de bloc opératoire, cela reste plus discutable en chirurgie au bloc opératoire.
En cas d’utilisation d’énergie, l’énergie bipolaire doit être la référence. Depuis l’avènement de l’énergie bipolaire2 en 1997, on se doit de la privilégier par rapport au courant monopolaire qui implique l’utilisation de glycocolle. Les bénéfices de l’énergie bipolaire sont :
- la moindre profondeur de nécrose tissulaire des tissus, donc un risque moindre de fragiliser l’utérus et de brulure thermique,
- l’utilisation de sérum physiologique, donc sans risque de syndrome de réabsorption des produits glycocollés qui peut aller jusqu’au décès3.
2/ trucs et astuces
– Le bilan préopératoire lésionnel complet est fondamental. L’échographie préopératoire, couplée à l’hystérosonographie ou l’hystéroscopie diagnostique apportent des informations indispensables. Il faut noter si l’utérus est antéversé ou rétroversé, car la dilatation se dirigera selon un axe orienté. De même l’examen clinique permet d’anticiper les difficultés à la dilatation, en cas de sténose du col, de nulliparité, d’antécédent de perforation. L’utilisation de misoprostol, non recommandée en routine4, a démontré néanmoins dans plusieurs études une plus grande facilité de dilatation. Il peut être utilisé dans les cas de dilatation supposés difficiles5.
- En cas de sténose du col et de dilatation impossible : il faut s’aider du guidage échographique peropératoire pour comprendre l’axe de l’utérus. Il faut tenter dans un premier temps avec une bougie de petite taille de retrouver le trajet, grâce au guidage. Si ça ne fonctionne pas, il faut utiliser un hystéroscope diagnostique de 2 à 3 mm pour rentrer dans la cavité et comprendre le trajet. En cas d’échec de toutes ces procédures, il vaut mieux arrêter le geste et reporter, surtout ne pas s’acharner.
– Le guidage échographique
Il est indispensable dans les sténoses du col, et dans les synéchies complexes, pour retrouver la cavité utérine. Il faut bien remplir la vessie pour une meilleure visibilité. L’eau de l’hystéroscope qui s’infiltre dans la cavité va permettre de se guider et de retrouver le chemin vers la cavité.
Il peut également servir dans les résections difficiles de myomes ou dans les sections de cloisons utérines6 pour les limites chirurgicales.
3/ quelques règles de sécurité
- Il est recommandé d’utiliser un système de pompe automatique avec régulation de la pression intra-utérine4. La pression doit être la plus basse possible, en dessous de la pression artérielle moyenne de la patiente, et à 120 mmHg. Il faut purger les bulles à chaque pose de nouvelle tubulure.

- Avec le courant bipolaire on utilise le sérum physiologique, sans risque de Turp syndrome. Néanmoins, un bilan entrées-sorties est indispensable. Un déficit de 2 litres doit faire arrêter l’intervention4, surtout en raison du risque d’embolie gazeuse et d’œdème aigu pulmonaire, mais qui restent des complications rares.
- En cours de résection, tous les gestes doivent s’opérer de manière maitrisée et sous contrôle de la vue, avec une précaution particulière sur le fond utérin.
4/ prévention des synéchies
L’utilisation de barrières anti-adhérentielles comme le gel d’acide hyaluronique permet une réduction significative du taux de synéchies dans de multiples indications7. Un nouveau dispositif polymère dégradable que l’on place comme un stérilet en fin d’intervention dans la cavité a montré récemment un intérêt dans la prévention de récidive après cure de synéchies modérées à sévères8.
Hystéroscopie hors bloc :
Aux États-Unis, il est estimé que 15 à 25% des hystéroscopies opératoires sont pratiquées hors du bloc opératoire9. En France, très peu de centres adoptent actuellement cette procédure.
1/ pourquoi du hors bloc ?
Les bénéfices sont multiples :
- pour la patiente : des procédures moins invasives (car sans dilatation), un délai d’attente plus court pour l’intervention, une absence de jeune, d’anesthésie générale, d’arrêt de travail, et moins de venues à l’hôpital.
- pour le chirurgien : désengorger le bloc de procédures réalisables sans anesthésie générale.
- pour la société : diminution des couts, moins d’arrêts de travail, et une meilleure offre de soins pour les femmes.
2/ indications
Les morcellateurs sont parfaitement adaptés à la chirurgie hors bloc du fait de leur faible diamètre, ne nécessitant pas de dilatation. Le geste est rapide, facile, sans utilisation de courant. Une étude randomisée a montré qu’en hystéroscopie en consultation, le geste est plus rapide avec un morcellateur qu’un résecteur, moins douloureux, mieux accepté par les patientes, et avec des résections plus complètes10.

L’indication idéale est le polype de petite taille. Il est conseillé avant de se lancer dans la chirurgie hors bloc de s’entrainer à utiliser les morcellateurs au bloc opératoire dans un premier temps pour se familiariser avec le matériel et la technique.
Les rétentions trophoblastiques sont de bonnes indications, avec un taux élevé de résection complète11. Les myomes FIGO 0 ou FIGO 1 de petite taille sont également accessibles avec certains morcellateurs, mais il faut bien les sélectionner car il y a un risque d’échec et de saignement.
3/ préparation de la patiente
Il faut sélectionner les patientes éligibles, en particulier celles qui seraient motivées pour éviter l’hospitalisation et/ou l’anesthésie. Il faut définir un parcours patiente dédié en consultation, avec une salle de repos, un protocole en cas de malaise ou d’allergie à l’anesthésique local.
Certaines équipes ne réalisent aucune anesthésie, mais la plupart des opérateurs utilisent un bloc cervical, ou un bloc paracervical, à la xylocaïne ou à la ropivacaïne.
Dans le bloc paracervical, quatre injections à 3,5,7 et 9 heures sont réalisées avec une aiguille adaptée ou avec une aiguille à boule pour éviter les injections trop profondes. Il faut injecter sur 3 mm de profondeur maximum, bien aspirer pour s’assurer de l’absence de reflux sanguin.
La vaginoscopie ou « no touch technique » développée par Bettochi en 1997, permet l’hystéroscopie sans spéculum, ni pince de Pozzi, donc de générer moins d’inconfort, et de réaliser des hystéroscopies chez des patientes vierges12. La vaginoscopie est idéale pour la chirurgie hors bloc avec l’utilisation d’un morcellateur qui ne nécessite pas de dilatation.
Le casque de réalité virtuelle pourrait améliorer la prise en charge en relaxant les patientes et diminuer les douleurs lors de l’hystéroscopie13.
Conclusion
L’hystéroscopie opératoire s’est développée avec la miniaturisation des hystéroscopes et l’avènement de nouvelles techniques rendant possible les gestes en consultation hors du bloc. Il faut néanmoins bien choisir les patientes et les indications, connaître le matériel, et respecter les règles de sécurité élémentaires. Les équipes qui souhaitent se lancer dans la chirurgie hors bloc doivent au préalable tester le matériel sous anesthésie au bloc, et bien élaborer le parcours patiente en consultation.
Références
1. Munro MG, Kasiewicz JL, Desai VB. Office versus Institutional Operative Hysteroscopy: An Economic Model. J Minim Invasive Gynecol. 2022;29(4):535-48.
2. Bettocchi S, Ceci O, Di Venere R, Pansini MV, Pellegrino A, Marello F, et al. Advanced operative office hysteroscopy without anaesthesia: analysis of 501 cases treated with a 5 Fr. bipolar electrode. Hum Reprod. 2002;17(9):2435-8.
3. Roy KK, Metta S, Kansal Y, Kumar S, Singhal S, Vanamail P. A Prospective Randomized Study Comparing Unipolar Versus Bipolar Hysteroscopic Myomectomy in Infertile Women. J Hum Reprod Sci. 2017;10(3):185-93.
4. Deffieux X, Gauthier T, Menager N, Legendre G, Agostini A, Pierre F. Hysteroscopy: guidelines for clinical practice from the French College of Gynaecologists and Obstetricians. Eur J Obstet Gynecol Reprod Biol. 2014;178:114-22.
5. Salah N, Maged AM, Mahmoud SI, Bassiouny N, Mohsen RA, AbdelAziz S, et al. The use of misoprostol before hysteroscopy in Nulliparous women: a systematic review and meta-analysis of randomized controlled trials. BMC Pregnancy Childbirth. 2024;24(1):796.
6. Vigoureux S, Fernandez H, Capmas P, Levaillant JM, Legendre G. Assessment of Abdominal Ultrasound Guidance in Hysteroscopic Metroplasty. J Minim Invasive Gynecol. 2016;23(1):78-83.
7. Acunzo G, Guida M, Pellicano M, Tommaselli GA, Di Spiezio Sardo A, Bifulco G, et al. Effectiveness of auto-cross-linked hyaluronic acid gel in the prevention of intrauterine adhesions after hysteroscopic adhesiolysis: a prospective, randomized, controlled study. Hum Reprod. 2003;18(9):1918-21.
8. Fernandez H, Miquel L, Sroussi J, Weyers S, Munmany M, Luo X, et al. Effectiveness of degradable polymer film in the management of severe or moderate intrauterine adhesions (PREG-2): a randomized, double-blind, multicenter, stratified, superiority trial. Fertil Steril. 2024;122(6):1124-33.
9. Salazar CA, Isaacson KB. Office Operative Hysteroscopy: An Update. J Minim Invasive Gynecol. 2018;25(2):199-208.
10. Smith PP, Middleton LJ, Connor M, Clark TJ. Hysteroscopic morcellation compared with electrical resection of endometrial polyps: a randomized controlled trial. Obstet Gynecol. 2014;123(4):745-51.
11. Mor M, Kochav MG, Ezratty J, Dovev MN, Eisenberg N, Smorgick N. Feasibility of Office-Based Operative Hysteroscopy by a Tissue Removal System Without Anesthesia. Journal of minimally invasive gynecology. 2024;31(8):667-73.
12. Bettocchi S, Selvaggi L. A vaginoscopic approach to reduce the pain of office hysteroscopy. The Journal of the American Association of Gynecologic Laparoscopists. 1997;4(2):255-8.
13. Vitagliano A, Dellino M, Favilli A, A DA, Nicolì P, Laganà AS, et al. Patients’ Use of Virtual Reality Technology for Pain Reduction during Outpatient Hysteroscopy: A Meta-analysis of Randomized Controlled Trials. J Minim Invasive Gynecol. 2023;30(11):866-76.


